زخم پای دیابتی
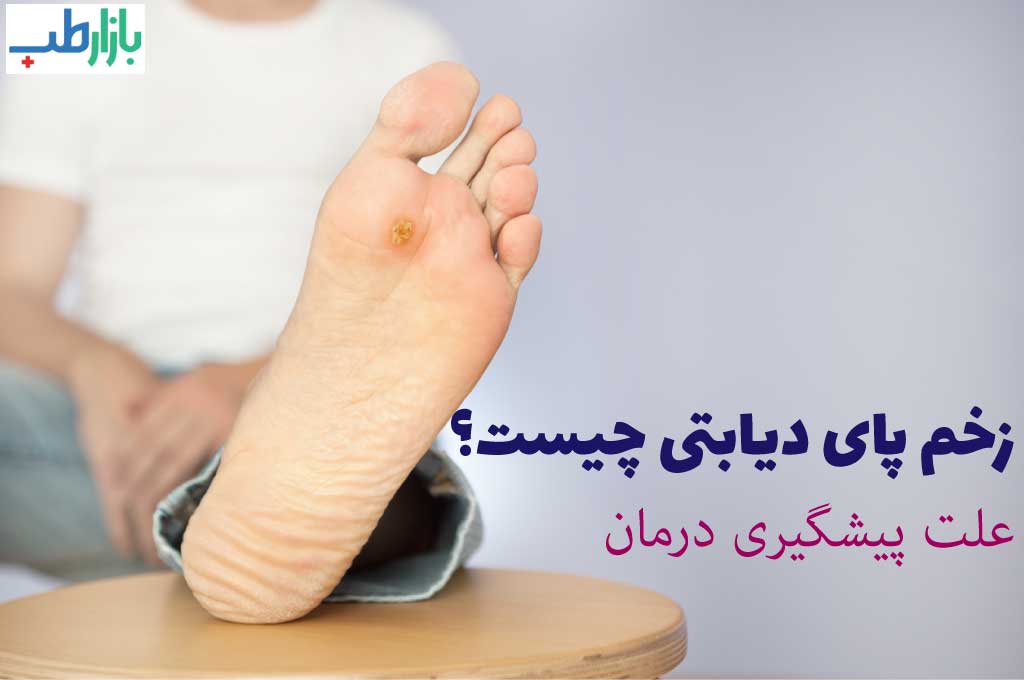
زخم پای دیابتی | بازارطب
زخم پای دیابتی
زخم از شایعترین صدمات پا در افراد دیابتی است. یکی از انواع زخم، زخم پای دیابتی است که کیفیت زندگی بیماران دیابتی را با مشکلات فراوان روبرو میکند. زخم پا در شدیدترین حالت به قطع پا منجر خواهد شد. طبق تخمین ها در هر ۳۰ ثانیه یک پا در دنیا بر اثر دیابت قطع میشود. عامل حدود ۷۰% از موارد قطع پا نیز بیماری دیابت است. اکثر افراد دیابتی به دلیل نداشتن حس در پا متوجه آسیب یا خراش کوچک نشده، این جراحات کوچک به مرور پیشرفته تر گشته و زخم ایجاد میکنند. هرچه فرد مدت طولانی تری به دیابت مبتلا باشد احتمال بروز زخم پا هم در او بیشتر است به همین دلیل در سالمندان مبتلا به دیابت، زخم پای دیابتی بسیار شایع است.
جهت محافظت از پاها به افراد دیابتی توصیه می شود کفش دیابتی، جوراب دیابتی و کفی دیابتی کفش پا بپوشند.
به دلیل اهمیت مراقبت از پا در دیابت، در این مطلب سعی کرده ایم همه چیز درباره زخم پای دیابتی را بیان کنیم.
عوارض دیابت
بیماری دیابت در دراز مدت باعث کم شدن جریان خون در بدن می شود. کم شدن جریان خون از پا شروع می شود. چرا که کف پا دورترین نقطه به قلب و در قسمت تحتانی بدن است. زخم های خفیف و کوچک غیر عفونی معمولا با مراقبت های ساده پس از مدتی بهبود می یابد. اما در افراد دیابتی به دلیل ضعف گردش خون، این زخم بسیار آهسته بهبود یافته یا ممکن است اصلا بهبود نیابد. چرا که ترمیم زخم نیازمند خون (مواد غذایی) و اکسیژن است. در افراد دیابتی این دو عامل به میزان کافی وجود ندارد.
دیابت، سیستم ایمنی بدن را به میزان فراوانی ضعیف می کند. تضعیف سیستم ایمنی در بدن می تواند موجب عدم بهبودی، دیر بهبود یافتن زخم و یا عفونت زخم شود.
افراد دیابتی معمولا از اختلال اعصاب محیطی رنج می برند. اختلال عصبی در این افراد به گونه ای است که باعث کم شدن و یا به کلی از بین رفتن احساس در پاها می شود. ممکن است پاهای این افراد در اثر برخورد به سنگ یا شیء نوک تیزی آسیب دیده و زخمی شود، اما به دلیل اختلالات عصبی فرد متوجه این موضوع نشود. لذا توصیه می شود همیشه و حتی در هنگام فصل تابستان از کفش های جلو بسته استفاده نمایید. هرگز از صندل یا دمپایی استفاده نکنید و یا پا برهنه راه نروید. روزانه پاهای خود را چک نمایید تا در صورت بروز هر گونه زخم و یا حتی قرمزی پوستی مراقبت های لازم را انجام دهید.
دلایل زخم پای دیابتی
همانطور که ذکر شد، بیشتر افراد دیابتی در معرض ابتلا به زخم پا می باشند.
علل ایجاد زخم پا
- نوروپاتی
- بیماری گردش خون محیطی
- تنگی عروق محیطی
- ترومای تشخیص داده نشده
- مشکلات فیزیکی پا
- محدودیت حرکت مفصل پا
- در معرض عفونت بودن
اما عواملی وجود دارد که خطر ابتلا به زخم پا در افراد دیابتی را افزایش می دهند که عبارتند از:
- استفاده از کفش های نامناسب کفش تنگ یا بی کیفیت که مانع از گردش خون در پا می شوند.
- مصرف الکل
- بیماری های قلبی
- بیماری ها کلیوی از جمله نارسایی کلیه
- چاقی مفرط
- اختلالات بینایی ناشی از دیابت
- مصرف دخانیات، که باعث کاهش گردش خون در بدن می شود.
- پیری و افزایش سن، افراد مسن بیشتر در معرض ابتلا به زخم پای دیابتی می باشند.
درجات زخم پای دیابتی و علائم آنها
زخم پای دیابتی بر اساس روند پیشرفت، درجات مختلف دارد:
- درجه صفر: در این مرحله هیچ زخم بازی وجود ندارد. اما بدشکلی یا سلولیت در این مرحله محتمل و علامت خطر است.
- درجه۱: زخم دیابتی سطحی ایجاد شده و پوست در این قسمت افزایش ضخامت نسبی یا شدید (پینه) دارد.
- درجه۲: زخم به لیگامان، تاندون یا کپسول مفصلی انتشار یافته یا یک حلقه عمیق بدون استئومیلیت یا آبسه مشاهده میشود.
- درجه۳: زخم عمیق و همراه با آبسه، استئومیلیت و گندیدگی مفصل است.
- درجه۴: قانقاریا در قسمت جلویی پا یا پاشنه ایجاد میشود.
- درجه۵: قانقاریای انتشار یافته به کل پا، آسیب به بافت چربی، ماهیچه، استخوان (استئومیلیت) از نشانه های زخم پای دیابتی درجه۵ هستند.
پیشگیری از زخم پای دیابتی
- کنترل قند، فشار و چربی خون
- استفاده از کفش راحت که به پا و انگشتان فشار وارد نکند
- استفاده از جورابی که هوا را عبور داده و مانع از تعریق شود
- کوتاه و تمیز نگاه داشتن ناخن ها. ناخنها را به صورت گرد کوتاه نکنید تا وارد گوشت نشود.
- روزانه حداقل دو بار پای خود را بررسی کنید و هرگونه میخچه، پینه، تاول، خراش یا آسیب دیدگی کوچک را جدی بگیرید.
- مرتبا پای خود را با شوینده های ملایم شستشو داده و به خوبی خشک کنید.
- هرگونه تغییر ناگهانی حس در پا را به پزشک خود اطلاع دهید.
- ترجیحا بین انگشتان پا پنبه یا گاز استریل قرار دهید تا از اصطکاک و تماس آنها جلوگیری شود.
مراقبت از زخم پای دیابتی در منزل
- شستشوی روزانه با مواد ملایم
- خشک نگه داشتن پا
- پایین نگه داشتن قند خون
- تغذیه مناسب حاوی آنتی اکسیدان و پروتئین بالا
- پوشاندن زخم با پانسمان مناسب
- استفاده از پماد استریل روی موضع
- خودداری از پیاده روی زیاد
- استفاده از کفش با جنس نرم و طبیعی که هوا را از خود عبور بدهد و پا در آن عرق نکند.
- پوشیدن جوراب ضخیم یا جورابی که پد اضافه در آن برای محافظت بیشتر وجود دارد.
درمان زخم پای دیابتی
هدف ابتدایی از درمان زخم پای دیابتی، رسیدن به یک زخم بسته است تا بتوان از کاهش خطرعفونت اطمینان حاصل کرد. روند درمان زخم پا به درجه، شدت و عمق زخم، جریان خون و وضعیت عفونت وابسته است. به طور کلی به غیر از رعایت نکات عمومی و بهداشتی، میتوان ازدرمان های دیگر نیز بهره برد:
- درمان خانگی با ضماد گیاهان دارویی و طب سنتی
- داروی خوراکی و موضعی
- آنتی بیوتیک خوراکی و موضعی
- تقویت سیستم ایمنی
- دبریده کردن زخم: به معنای حذف، برداشت و پاکسازی تمام سلول های مرده و بافت نکروزه است. دبریده کردن یکی از مهمترین تکنیک های آماده سازی زخم برای درمان تکمیلی است و آزادسازی فاکتورهای رشد را تحریک کرده، موجب تکثیر سلولی و تسریع روند بهبود میشود. اما در فرد مشکوک به ایسکمی (کاهش جریان خون)، تا زمانی که وضعیت عروقی پا مورد بررسی قرار گیرد، نباید دبریده کردن انجام شود.
دبرید کردن زخم پای دیابتی
روش دبریده کردن زخم انواع مختلف دارد: جراحی، اتولیتیک، شیمیایی، بیولوژیک و مکانیکی. سه روش اول فقط بافت نکروزه را حذف میکنند اما نوع مکانیکی هم بافت نکروزه و هم مقداری از بافت زنده را نیز حذف میکند.
- استفاده از پانسمان تخصصی زخم پای دیابتی
- اگر آسیب بافتی شدید باشد و درمان موثر واقع نشود، آخرین راه قطع بخش آسیب دیده است.
عوارض زخم پای دیابتی
دو مورد از عوارض مزمن زخم پای دیابتی در مراحل پیشرفته، عفونت و استئومیلیت هستند.
عفونت زخم پای دیابتی
اگر بهداشت زخم باز رعایت نشود، احتمال عفونت بالاست. عفونت پای دیابتی با علائم مختلفی مانند درد، حساسیت، حرارت، ادم و قرمزی ناحیه همراه است. برای درمان اختصاصی و دقیق عفونت، با نمونه گیری از زخم میتوان میزان و نوع باکتری های ناحیه را بررسی و سپس درمان دارویی مناسب را آغاز نمود. در افرادی با نقص سیستم عروقی و گردش خون، مصرف آنتی بیوتیک زیاد موثر نیست زیرا انتشار خون در پا ضعیف است. بنابراین در کنار آنتی بیوتیک خوراکی و موضعی حتما باید به درمان عروقی و گردش خون بیمار نیز پرداخت.
استئومیلیت زخم پای دیابتی
در مراحل پیشرفته، عفونت زخم به بافت چربی، ماهیچه، عصب و استخوان زیرین نفوذ می کند. عفونت و خوردگی استخوان استئومیلیت گفته می شود. تشخیص استئومیلیت پای دیابتی تا قبل از تخریب ۵۰ درصدی استخوان با روش های کنونی امکان پذیر نیست.
روش های موجود انواع عکس برداری و نمونه برداری هستند.
پانسمان زخم پای دیابتی
پانسمان مناسب به عنوان پایه ای ترین قدم برای مراقبت از زخم پای دیابتی ضروری است.
پانسمان هم نقش پوشش و محافظ دارد و هم با داشتن مواد مختلف می تواند موجب تسریع در ترمیم زخم شود.
نوع پانسمان به شرایط زخم بستگی دارد.
اکثر بیماران با پانسمان مرطوب احساس راحتی بیشتری دارند.
پانسمان مرطوب، از خشکی بافت و مرگ سلول ها جلوگیری می کند و انتقال فاکتورهای رشد به سلول های هدف را بهبود می بخشد.
یکی از پانسمان های معمول و استاندارد گاز خیس به خشک نرمال سالین است.
پانسمان های حاوی نقره و ید با اثرات آنتی بیوتیکی نیز پر استفاده هستند.
پانسمان نباید سفت بسته شود.
بهتر است بسته به شرایط زخم و میزان ترشح و عفونت، روزانه دو یا سه بار پانسمان را تعویض کرد.
بعضی از پانسمان ها با جذب ترشحات زخم، مدت بیشتری قابل استفاده هستند.
درمان زخم پای دیابتی
زخم پا از عوارض بیماری دیابت و از جمله خطرناکترین مشکلاتی است که می تواند افراد مبتلا به بیماری دیابت را درگیر نماید.
توصیه می شود که جهت درمان زخم پای دیابتی راه کار های زیر را انجام دهید:
- همواره میزان قند و فشار و چربی خون خود را کنترل کرده و در حد معتدل نگه دارید.
- مهم ترین گام در درمان زخم پای دیابتی، کاستن فشار بر پا می باشد.
- اگر زخم پا مزمن یا بزرگ است برای جلوگیری از عفونت با دستور پزشک آنتی بیوتیک مصرف کنید.
- بافت های ملتهب و مرده را با دبرید زخم از بین ببرید.
- همیشه زخم پای خود را با آب و صابون بشویید و کاملا خشک نمایید.
- از کفش مناسب استفاده کرده و روزانه پای خود را چک نمایید. در صورتی که خودتان توانایی انجام این کار را ندارید از دیگران کمک بگیرید.
- تغییر دمای پوست می تواند از علائم اولیه زخم پای دیابتی باشد. (سرد بودن پوست پا نشانگر ضعیف بودن جریان خون و گرم بودن آن می تواند ناشی از عفونت باشد).
- انواع زخم پای دیابتی به بیماران آموزش داده شود. بالا رفتن سطح اطلاعات باعث می شود که بیمار توجه ویژه ای به سلامت خود داشته باشد.
- همیشه ناخن های پای خود را کوتاه نگه دارید و آن را به حالت صاف کوتاه کنید. از کوتاه کردن ناخن ها به حالت گرد جداً خودداری نمایید.
- همیشه پای خود را با کرم مرطوب کننده، مرطوب نمایید. خشکی پوست پا، باعث ایجاد زخم خواهد شد. اما دقت کنید که کرم مرطوب کننده را میان انگشتان خود استفاده نکنید.
- روزانه پای خود را بشویید.
- به هیچ وجه از آب بسیار گرم یا آب بسیار سرد استفاده نکنید. قبل از شستشوی پاها حتما دمای آب را با آرنج خود آزمایش کنید (هرگز دمای آب را با کف پای خود تست نکنید).
- قبل از اینکه کفش خود را بپوشید حتما با دست آن را چک نمایید.
- هرگز از کفش نوک تیز، پاشنه بلند، تنگ، جلو باز، دمپایی و یا صندل، کفش بدون جوراب و کفش مرطوب یا خیس استفاده نکنید.
- اگر اضافه وزن دارید وزنتان را کاهش داده و همیشه در حالت ایده آل نگه دارید.
مشاوره رايگان 02188224183
با بازار طب آشنا شويد:
بازارطب تمام مسائل از جمله استرس بيمار، مرحله زخم، محصولات مورد استفاده برای کمک به بهبود زخم و راحتي بيمار را در نظر گرفته و به عنوان يک نماينده معتبر فروش تجهيزات پزشکی که پايه مستحکمی از دانش در مورد محصولات مراقبت از زخم را داراست، بهترين ها را به مراجعان پيشنهاد داده و روند تصميم گيری مشتری را تسريع می بخشد.
از ديگر خدمات بازار طب معرفی کلينيک ها و افراد متخصص به بيماران در سراسر ايران است تا بتوانند در شهر محل زندگی خود افرادی که صلاحيت و تخصص علمی لازم در اين حوزه را داشته، شناسايی کنند.
همچنين شرکت تجهيزات پزشکی بازار طب بعنوان نماينده بسياری از برندهای محصولات زخم داخلی و خارجی، توزيع اين محصولات را در سراسر کشور با قيمت مصوب برعهده دارد.
